Taux de Réussite de la FIV selon l'Âge : ce que disent les statistiques
Comprendre les taux de réussite par tranche d'âge aide à fixer des attentes réalistes et à prendre des décisions éclairées. L'âge est un facteur majeur, avec d'importantes variations d'une tranche à l'autre.
Facteurs de réussite liés à l'âge
Les patientes plus jeunes ont souvent de meilleurs résultats grâce à une meilleure qualité et quantité ovocytaire. Avec l'âge, ces paramètres diminuent et les anomalies chromosomiques augmentent.
Changements clés avec l'âge :
- Réserve ovarienne : baisse marquée après 35 ans
- Qualité ovocytaire : hausse des anomalies chromosomiques
- Niveaux hormonaux : FSH plus élevé, signe de fonction ovarienne réduite
- Réponse à la stimulation : doses plus élevées parfois nécessaires
Aperçu statistique par âge
Les taux diminuent avec l'âge, avec un point d'inflexion après 35 ans. Les facteurs individuels restent déterminants.
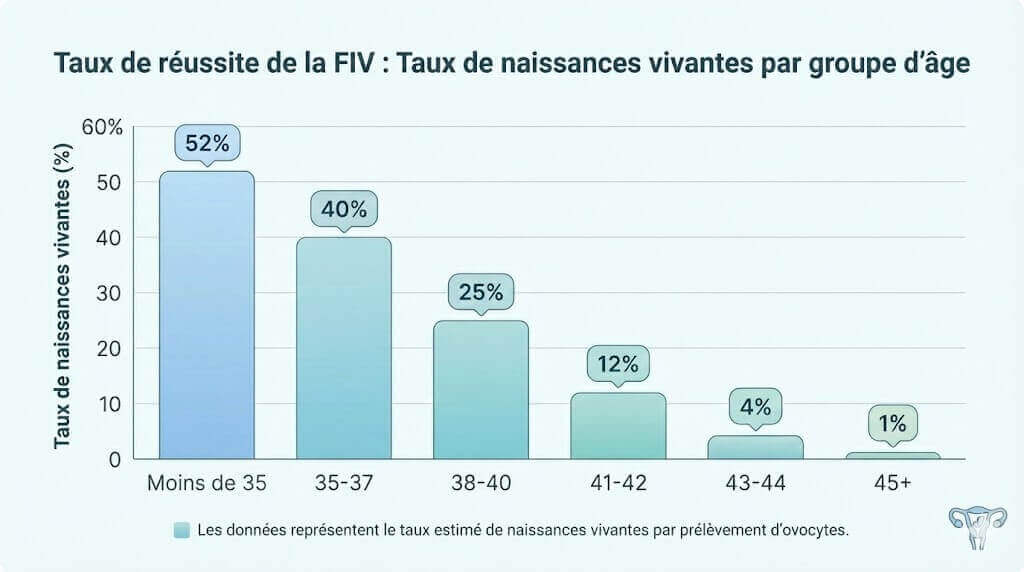
Moins de 35 ans :
- Taux de naissance vivante : 40–50%/cycle
- Taux de grossesse : 50–60%/cycle
- Taux d'implantation : 30–40%/embryon
- Risque de multiples : 20–30%
35–37 ans :
- Naissance vivante : 35–45%/cycle
- Grossesse : 45–55%/cycle
- Implantation : 25–35%/embryon
- Multiples : 15–25%
38–40 ans :
- Naissance vivante : 25–35%/cycle
- Grossesse : 35–45%/cycle
- Implantation : 20–30%/embryon
- Multiples : 10–20%
41–42 ans :
- Naissance vivante : 15–25%/cycle
- Grossesse : 25–35%/cycle
- Implantation : 15–25%/embryon
- Multiples : 5–15%
43–44 ans :
- Naissance vivante : 5–15%/cycle
- Grossesse : 15–25%/cycle
- Implantation : 10–20%/embryon
- Multiples : 2–10%
45+ ans :
- Naissance vivante : 1–5%/cycle
- Grossesse : 5–15%/cycle
- Implantation : 5–15%/embryon
- Multiples : 1–5%
Comprendre la Terminologie des Taux de Réussite
Il est important de comprendre ce que signifient les différentes mesures de taux de réussite lors de l'évaluation des statistiques de FIV.
Définitions Clés :
- Taux de Grossesse Clinique : Pourcentage de cycles aboutissant à une grossesse confirmée avec battement cardiaque
- Taux de Naissance Vivante : Pourcentage de cycles aboutissant à une naissance vivante
- Taux d'Implantation : Pourcentage d'embryons transférés qui s'implantent avec succès
- Taux de Réussite Cumulatif : Taux de réussite total sur plusieurs cycles
Facteurs au-delà de l'Âge qui Affectent le Succès
Bien que l'âge soit important, d'autres facteurs tels que la qualité de l'embryon, la santé utérine et la santé globale impactent également de manière significative les taux de réussite de la FIV.
Facteurs de Qualité Embryonnaire :
- Normalité Chromosomique : Les tests PGT-A peuvent identifier les embryons sains
- Développement Embryonnaire : Les blastocystes de jour 5 ont des taux de réussite plus élevés
- Grade Morphologique : Les embryons de meilleure qualité s'implantent plus facilement
- Tests Génétiques : PGT-A et PGT-M peuvent améliorer les résultats
Facteurs Utérins et de Santé :
- Muqueuse Utérine : L'épaisseur optimale (8-12mm) améliore l'implantation
- Anomalies Utérines : Les fibromes, polypes ou adhérences peuvent réduire le succès
- Niveaux Hormonaux : L'équilibre entre œstrogène et progestérone est crucial
- Santé Globale : L'IMC, les facteurs de mode de vie et les conditions médicales comptent
Facteurs de Mode de Vie et Environnementaux :
- Tabagisme : Réduit significativement les taux de réussite de la FIV
- Consommation d'Alcool : La consommation excessive peut impacter les résultats
- Poids : L'insuffisance pondérale et le surpoids peuvent affecter le succès
- Niveaux de Stress : Un stress élevé peut impacter les résultats du traitement
Considerations de Traitement Spécifiques par Âge
Différents groupes d'âge peuvent nécessiter différentes approches pour maximiser les taux de réussite.
Pour les Femmes de Moins de 35 Ans :
- Les protocoles de stimulation standard fonctionnent souvent bien
- Transfert d'embrion unique recommandé pour éviter les grossesses multiples
- Les transferts frais peuvent être aussi réussis que les transferts congelés
- Envisager des tests génétiques en cas d'antécédents familiaux préoccupants
Pour les Femmes de 35-40 Ans :
- Peuvent nécessiter des doses de stimulation plus élevées
- Test PGT-A fortement recommandé
- Les transferts d'embryons congelés peuvent améliorer le succès
- Envisager plusieurs cycles pour un meilleur succès cumulatif
Pour les Femmes de Plus de 40 Ans :
- Des protocoles de stimulation agressifs peuvent être nécessaires
- Le test PGT-A est essentiel pour la sélection d'embryons
- La considération d'ovocytes de donneuse peut être appropriée
- Plusieurs cycles sont souvent nécessaires pour le succès
Améliorer les Taux de Réussite à Tout Âge
Bien que l'âge soit un facteur significatif, il y a des étapes que vous pouvez prendre pour optimiser vos chances de succès.
Optimisation Pré-Traitement :
- Changements de Mode de Vie : Arrêter de fumer, limiter l'alcool, maintenir un poids santé
- Suppléments : Envisager CoQ10, DHEA et autres suppléments de fertilité
- Gestion du Stress : Pratiquer des techniques de relaxation et chercher du soutien
- Optimisation Médicale : Traiter toute condition de santé sous-jacente
Pendant le Traitement :
- Respect des Médicaments : Prendre tous les médicaments comme prescrit
- Assiduité aux Rendez-vous : Ne pas manquer les rendez-vous de suivi
- Maintien du Mode de Vie : Continuer les habitudes saines pendant le traitement
- Communication : Maintenir un dialogue ouvert avec votre équipe médicale
Attentes Réalistes par Âge
Établir des attentes réalistes basées sur l'âge et les facteurs individuels est crucial pour le bien-être émotionnel pendant le traitement.
Pour les Patients Plus Jeunes (Moins de 35 Ans) :
- Taux de réussite plus élevés mais non garantis
- Peuvent nécessiter plusieurs cycles pour diverses raisons
- Envisager le calendrier de planification familiale
- Ne pas retarder le traitement inutilement
Pour les Patients Plus Âgées (35+) :
- Les taux de réussite diminuent mais beaucoup réussissent encore à tomber enceintes
- Plusieurs cycles souvent nécessaires
- Envisager des options de donneuse si approprié
- Se concentrer sur la qualité plutôt que la quantité de cycles
Quand Considérer des Options Alternatives
Comprendre quand explorer des voies alternatives est important pour prendre des décisions éclairées.
Considérations d'Ovocytes de Donneuse :
- Taux de réussite similaires aux groupes d'âge plus jeunes
- Peut être plus rentable que plusieurs cycles échoués
- Considérations émotionnelles et conseil importants
- Aspects légaux et éthiques à considérer
Autres Alternatives :
- Gestation pour Autrui : Si les facteurs utérins sont le problème
- Adoption : Voie alternative vers la parentalité
- Vie sans Enfants : Choix valide pour certains couples
- Famille d'Accueil : Opportunité de fournir un foyer aimant
Variations Internationales des Taux de Réussite
Les taux de réussite de la FIV peuvent varier considérablement entre différents pays et régions en raison de différences réglementaires, de normes de cliniques et de démographie de la population.
Différences Régionales des Taux de Réussite :
- Europe : Généralement des taux de réussite plus élevés en raison de réglementations strictes et de normes de qualité
- États-Unis : Taux variables selon la clinique et les réglementations d'État
- Asie : Certains pays rapportent des taux de réussite plus élevés en raison de différentes populations de patients
- Australie/Nouvelle-Zélande : Taux de réussite élevés avec des systèmes de rapport complets
Facteurs Affectant les Variations Régionales :
- Normes Réglementaires : Différents pays ont des exigences de qualité variables
- Méthodes de Rapport : Certains pays rapportent des données plus complètes
- Démographie des Patients : La distribution d'âge et les profils de santé varient par région
- Accès à la Technologie : Disponibilité de techniques et équipements avancés
- Facteurs Culturels : Différentes attitudes envers le traitement de fertilité
Impact de la Technologie et de l'Innovation
Les avancées dans la technologie de FIV continuent d'améliorer les taux de réussite dans tous les groupes d'âge, bien que les avantages puissent être plus prononcés pour certaines populations.
Avancées Technologiques Récentes :
- Imagerie Time-Lapse : Surveillance continue du développement embryonnaire
- Intelligence Artificielle : Sélection et classement d'embryons assistés par IA
- Tests Génétiques Avancés : Options plus complètes de PGT-A et PGT-M
- Milieux de Culture Améliorés : Meilleures conditions de développement embryonnaire
- Techniques de Vitrification : Taux de survie améliorés des embryons congelés
Innovations Futures :
- Recherche sur les Cellules Souches : Potentiel de création d'ovocytes à partir de cellules souches
- Remplacement Mitochondrial : Aborder les problèmes cellulaires liés à l'âge
- Protocoles Personnalisés : Personnalisation du traitement guidée par IA
- Tests Non Invasifs : Méthodes d'évaluation embryonnaire moins invasives
Analyse Coût-Bénéfice par Âge
Comprendre les implications financières du traitement de FIV à différents âges est crucial pour prendre des décisions éclairées sur votre parcours de fertilité.
Considérations Financières par Groupe d'Âge :
- Moins de 35 Ans : Des taux de réussite plus élevés peuvent signifier moins de cycles nécessaires
- 35-40 Ans : Taux de réussite modérés, peuvent nécessiter 2-3 cycles
- 40+ Ans : Taux de réussite plus bas, potentiellement des coûts totaux plus élevés
- Options de Donneuse : Peut être plus rentable pour les patients plus âgées
Options d'Assurance et de Financement :
- Couverture d'Assurance : Varie selon l'État et l'employeur
- Programmes de Financement : Plans de paiement de cliniques et prêts
- Subventions et Bourses : Programmes d'assistance financière
- Avantages Fiscaux : Déductions de dépenses médicales
Considérations Psychologiques et Émotionnelles
Les taux de réussite liés à l'âge peuvent impacter de manière significative le parcours émotionnel du traitement de FIV, affectant à la fois les patients et leurs systèmes de soutien.
Impact Émotionnel par Âge :
- Patients Plus Jeunes : Peuvent ressentir de la pression en raison de grandes attentes
- Patients Plus Âgées : Peuvent éprouver de l'anxiété concernant les taux de réussite en déclin
- Couples : Les différences d'âge peuvent créer un stress supplémentaire
- Pression Familiale : Attentes externes basées sur l'âge
Stratégies d'Adaptation par Groupe d'Âge :
- Moins de 35 Ans : Se concentrer sur des attentes réalistes malgré des taux de réussite plus élevés
- 35-40 Ans : Équilibrer l'espoir avec une planification réaliste
- 40+ Ans : Envisager des options alternatives tôt dans le processus
- Tous les Âges : Maintenir des systèmes de soutien solides et un conseil professionnel
Recherche et Essais Cliniques
La recherche continue améliore notre compréhension des facteurs de fertilité liés à l'âge et développe de nouveaux traitements pour améliorer les taux de réussite.
Domaines de Recherche Actuels :
- Rajeunissement Ovarien : Techniques expérimentales pour améliorer la qualité des ovocytes
- Optimisation Hormonale : Meilleurs protocoles pour différents groupes d'âge
- Sélection d'Embryons : Méthodes avancées pour choisir les meilleurs embryons
- Environnement Utérin : Améliorer les conditions d'implantation
Participer à la Recherche :
- Essais Cliniques : Opportunités d'accéder à des traitements de pointe
- Études de Recherche : Contribuer à l'avancement scientifique
- Avantages de Coût : Certaines études de recherche offrent un traitement à coût réduit
- Risques et Avantages : Comprendre les implications du traitement expérimental
Résultats à Long Terme et Suivi
Comprendre les résultats à long terme du traitement de FIV à différents âges aide à établir des attentes réalistes pour tout le parcours de construction familiale.
Résultats de Grossesse et de Naissance :
- Complications de Grossesse : Risques liés à l'âge pendant la grossesse
- Résultats de Naissance : Risques d'accouchement prématuré et de faible poids à la naissance
- Grossesses Multiples : Risques et stratégies de gestion
- Santé Infantile à Long Terme : Recherche sur le développement des enfants de FIV
Considérations de Planification Familiale :
- Fertilité Future : Préserver les options pour des enfants supplémentaires
- Banque d'Embryons : Stocker des embryons pour une utilisation future
- Considérations Génétiques : Antécédents familiaux et tests génétiques
- Décisions de Timing : Quand poursuivre des enfants supplémentaires
Conclusion
Bien que l'âge impacte de manière significative les taux de réussite de la FIV, ce n'est pas le seul facteur. Comprendre les statistiques aide à établir des attentes réalistes, mais rappelez-vous que la situation de chaque individu est unique. Travaillez en étroite collaboration avec votre spécialiste en fertilité pour développer un plan de traitement personnalisé qui tient compte de votre âge, de votre santé et de vos circonstances personnelles. De nombreux couples réussissent à tomber enceintes à différents âges, et la clé est de trouver la bonne approche pour votre situation spécifique.
Rappelez-vous : Les taux de réussite sont des statistiques, pas des garanties. Concentrez-vous sur ce que vous pouvez contrôler - maintenir votre santé, suivre votre plan de traitement et rester positif tout au long de votre parcours. Votre âge n'est qu'une pièce du puzzle dans votre histoire de fertilité.